距腓前韧带和跟腓韧带的陈旧损伤是引起踝关节慢性不稳定的主要原因,踝关节慢性不稳定患者踝关节有不稳感,在不平的地面或进行体育运动时极易出现内翻或扭伤[1,2]。临床上,对踝关节慢性不稳定的诊断多采用X线片、MRI检查等,诊断准确率较高[3]。对于确诊为踝关节慢性不稳定的患者,过去临床多采用保守的提踵训练、内翻及外翻抗阻练习等肌力练习方法进行治疗,然而患者耐受情况不是很好[4]。为提高手术效果,目前临床对踝关节慢性不稳定的治疗多采用手术方法,具体包括韧带短缩、韧带止点前上移位、肌腱移植重建韧带、全踝关节镜下改良brostrom手术[5,6]。其中,全踝关节镜下改良 brostrom 手术首先由Brostrom在1966年描述,1980年Gould改良了Brostrom手术,加强了直接修复,对踝关节慢性不稳定的具有一定的治疗效果,然而相关文献的报道极少[7]。本研究为进一步探讨分析全踝关节镜下改良brostrom手术治疗踝关节慢性不稳定的临床效果,将2013年8月~2015年8月我院收治的82例踝关节慢性不稳定患者纳入本次研究,现进行以下分析报告。
1 资料与方法
1.1 一般资料
将2013年8月~2015年8月我院收治的82例踝关节慢性不稳定患者纳入课题分析中,其中男性患者44例,女性患者38例,年龄(22~52)岁,平均年龄(38.12±12.06)岁,受伤至手术的时间1~18个月,平均受伤至手术的时间(12.65±3.87)个月。致伤原因:21例高空坠落致伤患者、20例跌倒致伤患者、24例车祸致伤患者、17例砸伤患者。踝关节损伤分类采用Davis-Weber分类法分类结果为:A型患者35例,B型患者25例,C型患者22例。踝关节损伤分类采用Lauge-Hansen分类法分类结果为:旋前外展型患者23例,旋后内收型患者20例,旋前外旋型患者21例,旋后外旋型患者18例,垂直压缩型患者12例。本组研究的实施通过了医学伦理委员会的批准,患者家属经过对本组研究目的、诊断方法及治疗方法进行详细了解后,在知情同意书上进行了签字,为充分尊重患者隐私,医院对本研究的所有临床资料均进行保密处理。一般资料方面所有患者不具备显著性差异(P>0.05),具有较强的可比性。
纳入标准:①X线片、MRI检查及临床检查显示为踝关节跖屈内翻位外伤后反复扭伤,踝关节有明显肿痛感,且不稳定的患者;②X线片检查距骨倾斜角≥10°,距骨前移距离≥5 mm的患者;③各项生命体征正常的患者;④能够配合完成研究的患者。
排除标准:①伴有踝关节骨折的患者;②踝关节软骨进行性或大面积退化的患者;③合并下胫腓联合损伤、类风湿性关节炎及多韧带损伤的患者;④合并严重心、肝、肾功能损伤患者;⑤合并精神严重障碍、不能配合进行研究患者。
1.2 方法
采用全踝关节镜下改良brostrom手术进行治疗,具体方法如下:麻醉方式为腰麻,麻醉完成后患者取仰卧位,为控制手术过程的出血量,采用气囊止血带在大腿中上段进行止血。然后用生理盐水3 000 mL进行灌洗,为了使液体能够在重力作用下滴下,要使其在手术部位上方1.5~2.0 cm以上。水管插入后,将广角关节镜(美国Stryker公司生产)及其相关手术器械在踝部入路插入,关节镜角度为30°,直径为4.00 mm,包含冷光源,监视器,摄影成像设备以及刨刀等相关手术器械。在关节镜视野下去除增生的滑膜,采用低温等离子射频消融修整关节软骨损伤情况,并取出游离的碎片。在外踝前方做一长约5 cm的切口,逐层切开皮下、关节囊至显露距腓前韧带,注意保护足背外侧腓浅神经、腓肠皮神经,切断距腓前韧带后,足外翻5~8°,将断端采用叠瓦状重叠缝合,然后在腓骨前部,将伸肌下肢带的外侧拉至距腓前韧带进行缝合。拉开腓骨长短肌腱,切开内侧鞘壁,检查显露的跟腓韧带是否松弛,中间切断松弛者的跟腓韧带,将断端重叠缝合,最后关闭伤口。踝关节采用U型石膏轻度外翻进行固定,2周后采用支具固定,6周后进行康复训练。术后观察治疗效果,并随访两年,观察效果的维持情况。
1.3 评价指标
①比较术前、术后及术后两年踝关节查体结果,具体内容包括距骨倾斜角、距骨前移距离、踝关节跖屈角度、踝关节背伸角度、踝关节内翻角度、踝关节外翻角度的差异。
②比较Davis-Weber A、B、C型患者手术前后踝关节功能。采用AOFAS评分评价患者手术前后踝关节功能的改善情况,评价内容具体包括疼痛、异常步态、踝部支撑与自主功能、踝关节屈伸情况、最大步行距离及踝关节的稳定性等,总分为100分,分数越高,说明踝关节功能恢复情况越为良好。
③比较Davis-WeberA、B、C型患者术前、术后及术后两年踝关节查体结果。具体内容包括距骨倾斜角、距骨前移距离、踝关节跖屈角度、踝关节背伸角度、踝关节内翻角度、踝关节外翻角度的差异。
④观察术后并发症的发生情况,术后并发症具体包括神经损伤、感染、皮缘坏死等。
1.4 统计学方法
统计分析软件应用SPSS 20.0,用x±s表示正态计量数据,用t检验进行组间比较,用χ2检验比较样本率;多组的间比较采用单因素方差分析,同组不同时间点的测量采用重复测量方差分析;将P<0.05定义为差异具备统计学意义。
2 结果
2.1 患者不同时间点踝关节查体结果
对患者术前、术后及术后两年踝关节查体结果显示,经过手术,患者距骨倾斜角、距骨前移距离、踝关节跖屈角度、踝关节背伸角度、踝关节内翻角度、踝关节外翻角度较手术前有了显著的好转,差异具有统计学意义(P<0.05)。术后随访两年,A型脱落3名,B型脱落1名,C型脱落2名。结果显示患者踝关节查体结果与术后相比,能够得到较为良好的维持,各项查体结果与术后相比差异无统计学意义(P>0.05)。见表1。
表1 患者术前、术后及术后两年踝关节查体结果(x±s)
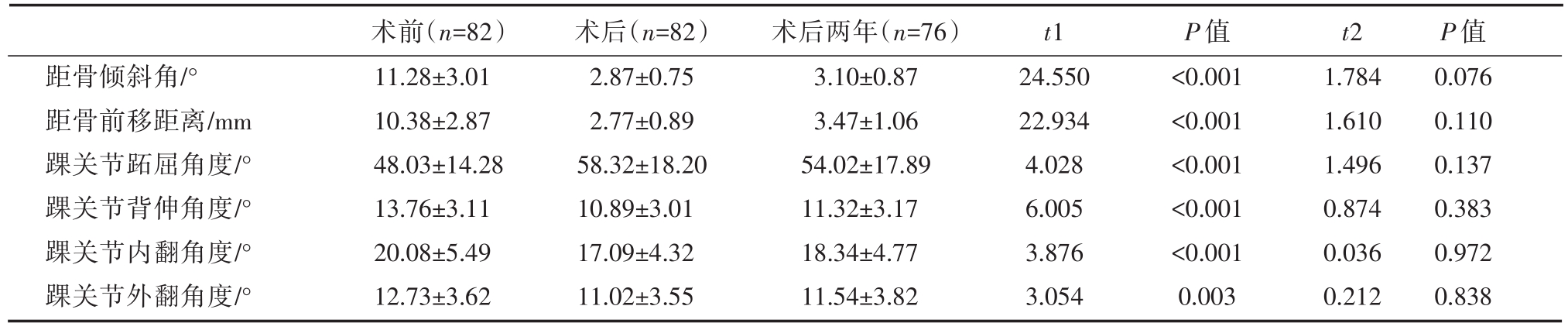
注:t1、P1为术后于术前相比;t2、P2为术后两年与术后相比
距骨倾斜角/°距骨前移距离/mm踝关节跖屈角度/°踝关节背伸角度/°踝关节内翻角度/°踝关节外翻角度/°术前(n=82)11.28±3.01 10.38±2.87 48.03±14.28 13.76±3.11 20.08±5.49 12.73±3.62术后(n=82)2.87±0.75 2.77±0.89 58.32±18.20 10.89±3.01 17.09±4.32 11.02±3.55术后两年(n=76)3.10±0.87 3.47±1.06 54.02±17.89 11.32±3.17 18.34±4.77 11.54±3.82 t1 24.550 22.934 4.028 6.005 3.876 3.054 P值<0.001<0.001<0.001<0.001<0.001 0.003 t2 1.784 1.610 1.496 0.874 0.036 0.212 P值0.076 0.110 0.137 0.383 0.972 0.838
2.2 Davis-Weber A、B、C型患者手术前后踝关节功能改善情况
Davis-Weber A、B、C型患者手术后疼痛、异常步态、踝部支撑与自主功能、踝关节屈伸情况、最大步行距离和踝关节的稳定性踝关节功能的改善情况以及AOFAS评分较术前显著改善,具备统计学差异(P<0.05)。见表2。
表2 Davis-Weber A、B、C型患者手术前后踝关节功能比较(x±s)

注:t值为术后与术前的两组间的t检验结果,所有P值均<0.05
项目(分)疼痛异常步态踝部支撑与自主功能踝关节屈伸情况最大步行距离踝关节的稳定性AOFAS评分A型(n=32)B型(n=24)C型(n=20)术前6.3±1.0 5.3±1.1 7.5±1.9 6.4±1.5 10.0±1.8 5.7±1.1 47.9±5.3术后15.0±2.2 14.3±2.3 16.5±3.1 17.0±3.4 15.1±2.8 14.7±2.6 98.3±8.5 t值21.2291 20.622 14.5504 16.6556 8.8637 18.3227 29.5693术前6.3±1.1 5.2±1.0 7.3±1.6 6.3±1.2 9.8±1.6 5.5±1.0 47.6±5.1术后14.8±1.9 14.1±2.1 16.3±3.0 16.7±3.3 14.8±2.6 14.5±2.4 97.5±8.2 t值19.5126 18.8532 13.09 14.3654 7.9884 16.7253 28.69术前6.2±1.0 5.1±0.9 7.2±1.3 6.2±1.1 9.6±1.4 5.3±0.9 46.5±5.0术后14.1±1.6 13.8±1.9 16.0±2.6 16.2±3.1 14.2±2.4 14.1±2.2 96.4±7.8 t值19.4954 19.4954 14.1065 13.9917 7.3171 16.5581 25.2083
2.3 Davis-WeberA、B、C型患者术前、术后及术后两年踝关节查体结果
Davis-Weber A、B、C 型术后,患者距骨倾斜角、距骨前移距离、踝关节跖屈角度、踝关节背伸角度、踝关节内翻角度、踝关节外翻角度较手术前有了显著的好转,差异具有统计学意义(P<0.05)。术后随访两年,A型脱落3名,B型脱落1名,C型脱落2名。术后2年随访的结果显示患者踝关节各项指标与术后相比,能够得到较为良好的维持,各项查体结果与术后相比差异无统计学意义(P>0.05)。见表3。
表3 Davis-WeberA、B、C型患者术前、术后及术后两年踝关节查体结果(x±s)

注:A、B、C三组各项目在术前、术后、术后两年同时间点组间对比无统计学意义;各组术后、术后两年均各项目均优于术前(P<0.05)
A型B型C型项目距骨倾斜角/°距骨前移距离/mm踝关节跖屈角度/°踝关节背伸角度/°踝关节内翻角度/°踝关节外翻角度/°术前11.3±2.1 10.3±1.8 48.0±6.3 13.7±2.7 20.0±3.8 12.7±1.5术后2.8±0.4 2.7±0.4 58.3±7.2 10.7±2.4 17.1±2.7 11.0±1.4术后2年3.1±0.8 3.1±1.1 55.4±6.6 11.4±1.1 17.9±2.0 11.5±1.6术前11.4±1.8 10.4±1.9 47.8±6.5 13.9±2.8 20.4±3.6 12.9±1.6术后2.9±0.5 2.9±0.5 58.0±7.1 10.9±2.2 17.2±2.6 11.2±1.5术后2年3.2±0.6 3.2±1.1 54.8±6.8 11.5±0.7 18.2±2.1 11.7±1.6术前11.5±1.7 10.5±2.0 47.2±6.2 14.1±2.4 20.8±3.5 13.1±1.4术后3.1±0.3 3.1±0.6 57.8±6.8 11.1±2.3 17.4±2.6 11.4±1.6术后2年3.3±0.7 3.3±0.7 54.1±8.9 11.9±2.4 18.5±1.9 11.9±1.4
2.4 患者术后并发症的发生情况
患者术后及术后随访两年,均无显著的神经损伤、感染、皮缘坏死等术后并发症发生。
3 讨论
人体骨骼关节中负重最大的为踝关节,是维持人体多种功能位的重要部位[8]。踝关节慢性不稳定是由距腓前韧带和跟腓韧带的陈旧损伤引起,主要表现为人体在进行体育运动或者在不平地面时踝关节的不稳感较强,极易发生旋后或者内翻扭伤[9,10]。MRI检查可表现为韧带发生病变包括松弛弯曲、变细、缺失或因为血肿机化以及瘢痕增生等增粗等,同时合并关节撞击综合征和软骨损伤[11]。在实际治疗中,需要对相关软组织解剖结果进行恢复,否则会对患者预后的生活、工作、学习造成一定程度的影响,严重影响患者生活质量[12]。踝关节慢性不稳定还可以进行以内翻及外翻抗阻练习、提踵训练等肌力练习为主的保守治疗[13]。但临床经验显示[14],由于患者病情差异较大,因此保守治疗的效果较差,失败率较高。我院骨科为提高踝关节慢性不稳定的手术治疗效果,多采用韧带短缩、韧带止点前上移位、肌腱移植重建韧带及全踝关节镜下改良brostrom手术进行治疗,其中全踝关节镜下改良brostrom手术临床治疗效果最为显著。
本研究结果显示,患者术后踝关节距骨倾斜角、距骨前移距离、踝关节跖屈角度、踝关节背伸角度、踝关节内翻角度、踝关节外翻角度较手术前有了显著的好转(P<0.05);Davis-Weber A、B、C型患者术后疼痛、异常步态、踝部支撑与自主功能、踝关节屈伸情况、最大步行距离和踝关节的稳定性踝关节功能的改善情况以及AOFAS评分较术前显著改善,具备统计学差异(P<0.05);Davis-We-ber A、B、C型术后患者距骨倾斜角、距骨前移距离、踝关节跖屈角度、踝关节背伸角度、踝关节内翻角度、踝关节外翻角度较术前有了显著的好转(P<0.05)。术后随访两年,患者踝关节查体结果与术后相比,能够得到较为良好的维持,各项查体结果与术后相比无差异(P>0.05)。术后患者查体结果及踝关节功能改善较为良好,主要与全踝关节镜下改良brostrom手术手术切口入路选择有关,该技术在关节镜的视野下进行操作,手术切口平行于腓骨远端前缘、垂直于局部腓肠神经及腓浅神经分支,清晰的视野有效避免了手术中对神经的损伤,因此术后患者皮肤感觉系统功能得以维持,踝关节的预后恢复较为良好[6,15]。另外,本研究对患者术后并发症的发生情况进行随访,结果显示手术两年内,均无患者存在显著的神经损伤、感染、皮缘坏死等术后并发症发生,可见手术治疗效果较为良好。全踝关节镜下改良brostrom手术能够对患者关节内结构进行直视下观察,残存组织无需过度分离即可进行提拉紧缩及缝合,能够进行应力试验[16]。相关研究显示[17-18]类似于传统切开外侧韧带修复术,全踝关节镜下改良brostrom手术的生物力学稳定性较好,且切口更小,术后能够更早活动,不用使用其他器材,如锚钉等,可以降低骨隧道直径和治疗费用,同时还有效降低术后并发症的发生率,包括神经损伤、感染、皮缘坏死以及外踝医源性骨折等。腓肠神经和腓总神经浅支等皮神经卡压是此项技术的主要潜在风险,因此不适合运动活动部分要求较高的青壮年患者及韧带体部较完整的止点损伤患者。关于全踝关节镜下改良brostrom手术的安全性和有效性相关内容还需要更多前瞻性临床研究[19,20]。
总之,对于踝关节慢性不稳定患者采取全踝关节镜下改良brostrom手术进行治疗后,患者距骨倾斜角、距骨前移距离、踝关节跖屈角度、踝关节背伸角度、踝关节内翻角度、踝关节外翻角度等查体情况良好,术后AOFAS评分及VAS评分显著降低,临床效果显著,预后患者疼痛、踝关节功能恢复等情况均得到了显著的改善。
参考文献
[1] Miklovic TM,Donovan L,Protzuk OA,et al.Acute lateral an-kle sprain to chronic ankle instability:a pathway of dysfunction[J].Phys Sportsmed,2018,46(1):116-122.
[2] Moisan G,Descarreaux M,Cantin V.Effects of chronic ankle instability on kinetics,kinematics and muscle activity during walking and running:A systematic review[J].Gait Posture,2017,52:381-399.
[3] Parma A,Buda R,Vannini F,et al.Arthroscopic treatment of ankle anterior bony impingement:the long -term clinical out-come[J].Foot Ankle Int,2014,35(2):148-155.
[4] 江东,胡跃林,焦晨,等.慢性踝关节外侧不稳合并骨软骨损伤术后中期随访报告[J].中国微创外科杂志,2015,15(8):673-675.
[5] 劳克诚,宋春雷,滕学仁,等.微创取部分腓骨短肌腱手术治疗慢性踝关节外侧不稳的临床疗效[J].中国骨与关节损伤杂志,2017,32(6):649-650.
[6] Kocher MS,Fabricant PD,Nasreddine AY,et al.Efficacy of the Modified Broström Procedure for Adolescent Patients With Chronic Lateral Ankle Instability[J].J Pediatr Orthop,2017,37(8):537-542.
[7] 杨家骥,刘云鹏,王星亮,等.关节镜技术治疗前外侧踝关节撞击综合征[J].中国矫形外科杂志,2015,23(8):696-700.
[8] Takao M,Matsui K,Stone JW,et al.Arthroscopic anterior talo-fibular ligament repair for lateral instability of the ankle[J].Knee Surg Sports Traumatol Arthrosc,2016,24(4):1003 -1006.
[9] 陈守勃.关节镜下带线锚钉解剖修复距腓前韧带治疗踝关节外侧不稳定的疗效分析[J].中国骨与关节损伤杂志,2017,32(3):333-334.
[10] 刘建永.腓骨侧单隧道解剖重建与改良Brostrom法缝合修复治疗慢性踝关节外侧不稳定的对比研究[J].中国修复重建外科杂志,2015,29(10):1214-1220.
[11] Acevedo JI,Mangone P.Arthroscopic brostrom technique[J].Foot Ankle Int,2015,36(4):465-473.
[12] Cordier G,Lebecque J,Vega J,Dalmau-Pastor M.Arthroscop-ic ankle lateral ligament repair with biological augmentation gives excellent results in case of chronic ankle instability[J].Knee Surg Sports Traumatol Arthrosc,2020,28(1):108-115.
[13] 陈冬,姚建华,黄炎,等.改良Brostrom法联合踝关节镜治疗踝关节扭伤致慢性踝关节不稳的研究[J].临床和实验医学杂志,2015,14(6):497-499.
[14] Ayd?ngöz Ü,Melih Topcuo?lu O,Görmez A,et al.Accessory Anterolateral talar facet in populations with and without symp-toms:prevalence and relevant associated ankle MRI findings.[J].AJR Am J Roentgenol,2016,207(4):846-851.
[15] Xu DL,Gan KF,Li HJ,et al.Modified Broström Repair With and Without Augmentation Using Suture Tape for Chronic Later-al Ankle Instability[J].Orthop Surg,2019,11(4):671-678.
[16] 陈守勃,华英汇.前距腓韧带修复术治疗踝关节外侧不稳定疗效分析[J].中国修复重建外科杂志,2017,31(4):427-431.
[17] 刘建永,王英振,姜鑫.慢性踝关节外侧不稳定解剖重建与修复疗效的比较观察[J].中国矫形外科杂志,2015,23(18):1667-1672.
[18] Gribble PA,Terada M,Beard MQ,et al.Prediction of lateral ankle sprains in football players based on clinical tests and body mass index[J].Am J Sports Med,2016,44(2):460-467.
[19] 朱文辉,王予彬,李南楠,等.踝关节外侧不稳定关节镜下表现与稳定重建的临床研究[J].中国微创外科杂志,2015,15(9):801-804.
[20] 解金三,袁奇亮,李振威,等.关节镜手术治疗踝关节撞击综合征26例[J].山东医药,2015,55(27):104-105.

